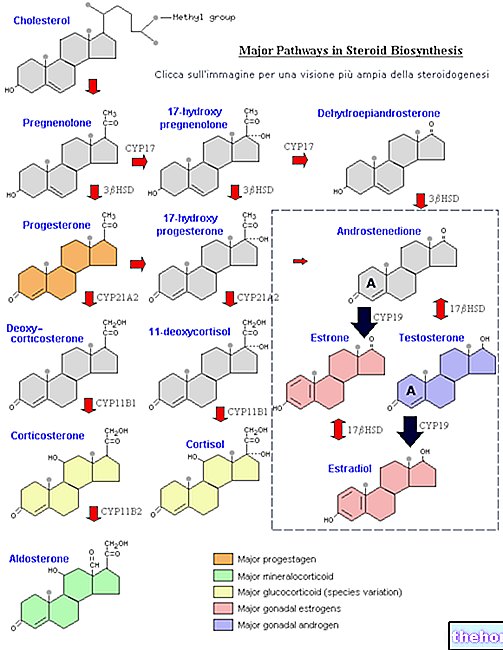
Stručne si pripomeňme, že inzulín je základný hormón, ktorý umožňuje prechod glukózy z krvi do buniek a bráni prílišnému zvýšeniu koncentrácie krvi (glykémie). Nie všetky bunky tela potrebujú inzulín na absorpciu glukózy; „hormón, však je nevyhnutný pre svaly a tukové tkanivá, ktoré samotné predstavujú asi 60% telesnej hmotnosti.
V reakcii na inzulínovú rezistenciu telo zavádza kompenzačný mechanizmus založený na zvýšenom uvoľňovaní inzulínu; v týchto prípadoch hovoríme o hyperinzulinémii, tj o vysokých hladinách hormónu v krvi. Ak je v počiatočných štádiách táto kompenzácia schopná udržať hladinu glukózy v krvi na normálnych hladinách (euglykémia), v pokročilom štádiu bunky pankreasu zodpovedné za produkciu inzulínu nedokážu prispôsobiť jeho syntézu; výsledkom je zvýšenie postprandiálnej glykémie.

Nakoniec vo fáze úplného nafúknutia ďalšie zníženie plazmatickej koncentrácie inzulínu - v dôsledku postupného vyčerpania beta -buniek pankreasu - určuje nástup hyperglykémie aj nalačno.
Nie je prekvapením, že inzulínová rezistencia je preto často predsieňou diabetu.
Na pochopenie biologických dôvodov tohto negatívneho vývoja je potrebné mať dostatočné znalosti o regulačných mechanizmoch glykémie a o hormónoch, ktoré sa na nej podieľajú. Stručne povedané, inzulínová rezistencia určuje:
- zvýšenie hydrolýzy triglyceridov v tukovom tkanive so zvýšením mastných kyselín v plazme;
- zníženie príjmu glukózy vo svaloch, s následným znížením ukladania glykogénu;
- väčšia pečeňová syntéza glukózy v reakcii na „zvýšenú koncentráciu mastných kyselín v krvi a vymiznutie procesov, ktoré ju inhibujú; v dôsledku toho dochádza k zvýšeniu hladín glykémie nalačno.
- verí sa, že kompenzačná hyperinzulinémia spôsobuje, že beta-bunky nie sú schopné aktivovať všetky molekulárne mechanizmy nevyhnutné pre jeho správne fungovanie a normálne prežitie. Znížená funkčnosť pankreatických buniek zodpovedných za syntézu inzulínu otvára dvere diabetes mellitus typu II.
Svalové tkanivo predstavuje hlavné miesto periférnej inzulínovej rezistencie; počas fyzickej aktivity však toto tkanivo stráca svoju závislosť od inzulínu a glukóza je schopná vstúpiť do svalových buniek aj za prítomnosti obzvlášť nízkych hladín inzulínu.
kortizol a glukagón, schopné antagonizovať účinok inzulínu, až do stanovenia inzulínovej rezistencie, ak sú prítomné v prebytku (ako sa obvykle vyskytuje pri Cushingovom syndróme).
Spôsoby, ktorými tieto hormóny pôsobia proti inzulínu, sú najrozmanitejšie: môžu napríklad pôsobiť na inzulínové receptory znížením ich počtu (to je prípad GH) alebo na transdukciu signálu očkovaného väzbou inzulín-receptor ( nevyhnutné na reguláciu bunkovej reakcie). Tento posledný biologický účinok spočíva v redistribúcii transportérov glukózy GLUT4 * z intracelulárneho kompartmentu do plazmatickej membrány; to všetko umožňuje zvýšiť prísun glukózy. Aj exogénny prísun týchto hormónov (napríklad kortizónu alebo rastového hormónu) môže určiť inzulínovú rezistenciu. Môžu existovať aj genetické príčiny spôsobené mutáciami na inzulínovom receptore. Vo väčšine prípadov však nie sú príčiny inzulínovej rezistencie jasne určené.
Okrem nevyhnutnej dedičnej zložky inzulínová rezistencia vo väčšine prípadov postihuje ľudí postihnutých chorobami a stavmi, ako je hypertenzia, obezita (najmä androidná alebo brušná), tehotenstvo, stukovatenie pečene, metabolický syndróm, používanie anabolických steroidov, ateroskleróza, syndróm polycystických vaječníkov, hyperandrogenizmus a dyslipidémia (vysoké hodnoty tiglyceridov a LDL cholesterolu spojené so zníženým množstvom HDL cholesterolu). Tieto stavy, spojené s neodvratnou genetickou zložkou, tiež predstavujú možné príčiny / dôsledky inzulínovej rezistencie a sú dôležité pre jeho diagnóza.
.
Niekedy sa používa aj klasická glykemická krivka, ktorá v prítomnosti inzulínovej rezistencie predstavuje relatívne normálny trend, avšak až po niekoľkých hodinách predstavuje rýchly pokles glykémie (v dôsledku hyperinzulinémie).
. Užitočné sú aj pomôcky schopné znížiť alebo spomaliť črevnú absorpciu cukrov (akarbóza a vláknové doplnky, ako je glukomanan a psyllium).Niektoré lieky používané na liečbu cukrovky, ako napríklad metformín, sa osvedčili aj v liečbe inzulínovej rezistencie; je však veľmi dôležité zasahovať predovšetkým do diéty a do fyzickej aktivity, pričom k liekovej terapii sa uchyľujte iba vtedy, ak zmeny životného štýlu nestačia.* Bunky svalového a tukového tkaniva „absorbujú“ krvnú glukózu cez plazmatickú membránu. Je to proces uľahčenej difúzie uskutočňovaný rodinou transportérov glukózy, čiastočne prítomných konštitučne na povrchu bunky (GLUT1) a čiastočne translokovaných na membráne v reakcii na rôzne podnety (GLUT4). Medzi týmito podnetmi najsilnejší a najznámejší je inzulín.