V tomto stave sú typické symptómy zjavnej hypotyreózy vzácne alebo chýbajú: zvýšenie hladín TSH dokáže udržať hodnoty hormónov štítnej žľazy v normálnom rozmedzí.
Najčastejšou príčinou subklinickej hypotyreózy je Hashimotova tyroiditída.
Štítna žľaza: kľúčové body
Pred definovaním charakteristík subklinickej hypotyreózy je potrebné stručne pripomenúť niektoré pojmy týkajúce sa štítnej žľazy:
- Štítna žľaza je malá endokrinná žľaza, ktorá sa nachádza v prednej oblasti krku, pred a po stranách hrtana a priedušnice. Hlavné hormóny, ktoré produkuje - tyroxín (T4) a trijódtyronín (T3) - kontrolujú metabolické aktivity a sú zodpovedné za správne fungovanie väčšiny buniek tela.
- Hormóny štítnej žľazy signalizujú, ako rýchlo musí telo pracovať a ako musí využívať potraviny a chemikálie na výrobu energie a správne fungovanie svojich funkcií. A nielen to: štítna žľaza zasahuje do rastových a vývojových procesov mnohých tkanív. A stimuluje bunkové činnosti, optimalizujúce najmä funkcie kardiovaskulárneho systému a nervového systému.
- Produkcia hormónu štítnej žľazy sa aktivuje a deaktivuje prostredníctvom systému spätnej väzby. Spomedzi rôznych faktorov zapojených do tohto mechanizmu je hormón stimulujúci štítnu žľazu (TSH) zodpovedný za udržiavanie koncentrácie hormónov štítnej žľazy stabilnej v krvnom obehu.
Ja som priklad:
- Hashimotova tyroiditída (hlavná príčina subklinickej hypotyreózy);
- Basedowova-Gravesova choroba.
Ďalšie príčiny subklinickej hypotyreózy môžu byť:
- Predchádzajúci akútny zápal;
- Nedostatok jódu (diétny: strava chudobná na jód alebo bohatá na potraviny, nazývaná „gozzigeni“, ktorá bráni jeho asimilácii; endemický: dlhodobý pobyt v geografických oblastiach s nedostatkom jódu, najmä horských a ďaleko od mora);
- Iatrogénne, najmä:
- Predchádzajúca ablatívna terapia rádioaktívnym jódom;
- Operácia na odstránenie štítnej žľazy (tyreoidektómia);
- Lieky (amiodarón, lítium, rádiologické kontrastné látky obsahujúce jód atď.);
- Nedostatočná substitučná terapia;
- Externá rádioterapia hlavy a krku (podáva sa napríklad v prípade laryngeálneho karcinómu, Hodgkinovho lymfómu, leukémie, intrakraniálnych novotvarov atď.).
Subklinická hypotyreóza sa môže prejaviť aj idiopatickou formou (tj. Pre neidentifikovateľné príčiny).
Kto je najviac ohrozený
Subklinická hypotyreóza je pomerne častá (prevalencia sa odhaduje na 4 až 10% v bežnej populácii).
Tento stav sa prejavuje hlavne s postupujúcim vekom a u ženského pohlavia („kritickými“ obdobiami pre funkciu štítnej žľazy sú tehotenstvo a menopauza).
Subklinická hypotyreóza je obzvlášť bežná u pacientov s Hashimotovou tyroiditídou.
Subjekty, ktoré sú najviac predisponované k rozvoju subklinickej hypotyreózy, sú:
- Pacienti s Downovým syndrómom;
- Ženy v popôrodnom období (do 6 mesiacov);
- Ženy v menopauze;
- Starší pacienti;
- Pacienti s diabetes mellitus 1. typu;
- Pacienti so srdcovým zlyhaním;
- Pacienti s rodinnou anamnézou ochorenia štítnej žľazy;
- Pacienti s inými autoimunitnými ochoreniami.
Malo by sa pamätať na to, že subklinická hypotyreóza je stav, pri ktorom je zmena funkcie štítnej žľazy mierna až stredná. Ak sa to však zanedbá, dysfunkcia môže prejsť do plnohodnotnej hypotyreózy (cirkulujúce hladiny TSH sú zvýšené a hodnoty hormónov štítnej žľazy sú pod normálnymi hranicami, preto nie sú dostatočné na udržanie stavu eutyreózy).
Subklinická hypotyreóza: hlavné príznaky
Prejavy subklinickej hypotyreózy môžu byť jemné alebo mierne.
Príznaky sa zvyčajne vyskytujú po dlhom subklinickom kurze a môžu zahŕňať:
- Svalová slabosť
- Asténia;
- Denná ospalosť;
- Intolerancia chladu;
- Obtiažne sústredenie
- Chrapot;
- Suchá a drsná koža;
- Edém očných viečok;
- Strata pamäti
- Zápcha
Subklinická hypotyreóza zostáva vo väčšine prípadov stabilná niekoľko rokov a niekedy môže ustúpiť.
Riziko prechodu subklinickej hypotyreózy do zjavnej formy je vyššie u starších pacientov a u pacientov s vysokými hodnotami protilátok proti štítnej žľaze (parameter indikujúci prítomnosť autoimunitných chorôb).
Problémy súvisiace so subklinickou hypotyreózou
V posledných rokoch niekoľko vedeckých štúdií spája subklinickú hypotyreózu s rôznymi klinickými stavmi.
Okrem možného progresie dysfunkcie až do úplnej hypotyreózy môže existovať:
- Zvýšenie hladiny lipoproteínov s nízkou hustotou;
- Zvýšené kardiovaskulárne riziko;
- Kognitívny pokles (u starších pacientov);
- Úzkosť a depresia.
Okrem toho u pacientov so subklinickou hypotyreózou je väčšia pravdepodobnosť vzniku:
- Hypercholesterolémia (zvýšenie hladiny celkového cholesterolu);
- Ateroskleróza;
- Dyslipidémia;
- Ischemická choroba srdca;
- Periférne arteriálne ochorenie.
Diagnózu subklinickej hypotyreózy možno stanoviť na základe:
- Starostlivá anamnéza pacienta;
- Prítomnosť symptómov a prejavov miernej hypofunkcie štítnej žľazy;
- Meranie sérových koncentrácií TSH, voľného T4 (FT4) a voľného T3 (FT3) po jednoduchom odbere krvi.
Subklinická hypotyreóza je charakterizovaná zvýšenými sérovými hladinami TSH (hormón stimulujúci štítnu žľazu) spojenými s normálnymi hladinami voľných hormónov štítnej žľazy (FT3 a FT4) dvakrát, s odstupom najmenej 2 až 3 mesiacov.
Detekcia protilátok proti tyreoglobulínu (Ab anti-TG) a protilátok proti tyroperoxidáze (Ab anti-TPO) v krvi umožňuje stanoviť autoimunitnú etiológiu subklinického hypotyreózy a možnosť začať substitučnú liečbu L-tyroxínom (L- T4).
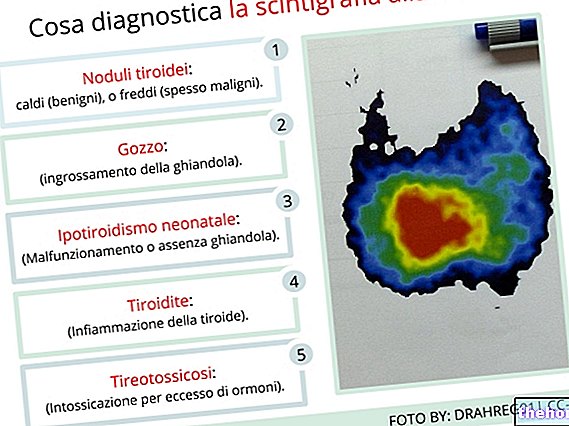
Ultrazvuk štítnej žľazy, scintigrafia a aspirácia jemnou ihlou sú užitočnou súčasťou hodnotenia klinického prípadu, pretože poskytujú informácie o morfológii a funkčnej kapacite štítnej žľazy.

Aké testy sú potrebné na subklinickú hypotyreózu?
Krvné testy užitočné na diagnostiku subklinickej hypotyreózy sú:
- Dávkovanie TSH, FT3 a FT4 (voľná forma T4);
- Stimulačný test s TRH (hormón uvoľňujúci tyreotropín);
- Dávkovanie protilátok proti tyroperoxidáze (Ab anti-TPO) a anti-tyreoglobulínu (Ab anti-TG);
- Celkové dávkovanie cholesterolu, HDL, LDL a triglyceridov.
Pri subklinickej hypotyreóze sa cirkulujúce hladiny hormónov štítnej žľazy zvyčajne nachádzajú v normálnych medziach, spojených so zvýšenou hodnotou TSH v sére. Dávkovanie protilátok proti štítnej žľaze nám umožňuje indikovať prítomnosť protilátok zodpovedných za najbežnejšiu formu hypotyreózy. ten autoimunitný.
Čo robiť, keď sa vyskytne vysoký TSH?
Prvá vec, ktorú musíte urobiť, je zopakovať dávku TSH po 2 alebo 12 týždňoch, aby ste vylúčili „prechodnú anomáliu. Hodnotenie„ FT4 je užitočné na definovanie stavu subklinickej hypotyreózy a umožňuje vyhodnotiť stupeň závažnosti.
Subklinická hypotyreóza vs. prechodné zvýšenie TSH
Dávka TSH je najcitlivejším laboratórnym údajom na diagnostiku subklinickej hypotyreózy. Je však potrebné vziať do úvahy, že niektoré fyziologické alebo patologické situácie môžu prechodne zvýšiť sekréciu TSH.
Medzi príčiny tohto javu patria poruchy spánku, abnormality cirkadiánneho rytmu (napr. Práca v noci), expozícia toxickým látkam (pesticídy, priemyselné chemikálie atď.), Niektoré formy tyreoiditídy (subakútne alebo po pôrode), antityroidné lieky alebo inhibícia sekrécie TSH (glukokortikoidy, dopamín atď.), veľké chirurgické zákroky, ťažké traumy, infekcie a podvýživa.
na báze hormónu štítnej žľazy (substitučná terapia L-tyroxínom, L-T4; napr. levotyroxín), spočiatku v nízkych dávkach. Cieľom liečby je obnoviť stav euthyroidizmu.
Pred dodržiavaním akejkoľvek substitučnej terapie L-tyroxínom by však lekár mal v krátkom časovom období (približne 3-6 mesiacov) sledovať dysfunkciu a potvrdiť zvýšenie TSH (môže to byť spôsobené prechodnou abnormalitou)).
Ak sa L-tyroxín neberie (z dôvodu nedodržania terapeutického protokolu pacientom) alebo nie je dostatočný, vytvorí sa stav hypotyreózy. Z tohto dôvodu musí pacient so subklinickou hypotyreózou počas užívania lieku pravidelne sledovať, aby sa skontrolovali účinky liečby.
Subklinická hypotyreóza: schéma monitorovania
- Po prvom náleze zvýšeného TSH a normálnych hormónov štítnej žľazy vykonajte dávkovanie protilátok TSH, FT4 a anti-tyroperoxidázy (Ab anti-TPO) v krvi po 2-3 mesiacoch.
- Ak je TSH v norme, nevykonávajte ďalšie testy;
- Ak je TSH vysoká (t.j. subklinická hypotyreóza je trvalá):
- Vykonajte ultrazvukové vyšetrenie štítnej žľazy;
- Vyhodnoťte funkciu štítnej žľazy každých 6 mesiacov (TSH a FT4); po 2 rokoch sa táto kontrola môže stať ročnou.
Vo všeobecnosti by mala byť funkcia štítnej žľazy hodnotená u tehotných žien, u tých, u ktorých sa prejavia príznaky hypotyreózy, alebo pri iných testoch chemie krvi.
Liečba subklinickej hypotyreózy: áno alebo nie?
Dokonca aj dnes je liečba subklinickej hypotyreózy predmetom kontroverzií v rôznych smerniciach.
Substitučná terapia hormónom štítnej žľazy sa spravidla začína, keď sú hodnoty TSH vyššie ako 10 µU / ml. Pokiaľ ide o koncentrácie nižšie ako 10 µU / ml, na druhej strane sa spravidla využíva väčšia stimulácia TSH na štítnej žľaze, takže to stále zaisťuje normálnu produkciu hormónov štítnej žľazy. Terapiu je možné začať s hodnotami TSH medzi 4 a 10 µU / ml v prípade chronickej autoimunitnej tyroiditídy alebo nodulárneho ochorenia štítnej žľazy.
Jediným stavom, pri ktorom je vždy u dospelých indikovaná liečba subklinickej hypotyreózy, je tehotenstvo, aby sa predišlo účinkom dysfunkcie na gestáciu a vývoj plodu. Začatie liečby môže lekár zvážiť za prítomnosti klinických symptómov alebo prípad súbežnej hyperlipidémie a srdcového zlyhania.