Všeobecnosť
Dermatomyozitída je idiopatické zápalové ochorenie, ktoré postihuje svaly a pokožku, spôsobuje svalové deficity (slabosť, bolesť a atrofiu) a niektoré typické kožné znaky (vyrážka a sklerodermia).

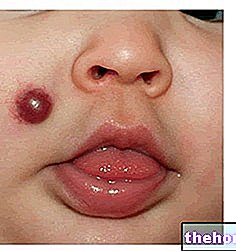
Obrázok: Kožné znaky súvisiace s dermatomyozitídou. Z webu: twicsy.com
V pokročilom štádiu môže dermatomyozitída postihnúť aj vnútorné orgány (pažerák, pľúca a srdce) a mať vážne následky (ťažkosti s prehĺtaním, problémy s dýchaním a srdcové zlyhanie).
V súčasnej dobe sú príčiny dermatomyozitídy neznáme, ale „predpokladá sa imunologický pôvod“.
Diagnóza je založená na dôkladnom fyzickom vyšetrení, po ktorom nasleduje niekoľko laboratórnych a inštrumentálnych testov.
V súčasnej dobe dostupné liečebné metódy môžu len zmierniť symptómy a spomaliť progresiu dermatomyozitídy.
Čo je dermatomyozitída?
Dermatomyozitída je chronické zápalové ochorenie spojivových tkanív, charakterizované poruchami kože (vyrážka a sklerodermia) a svalov (slabosť, bolesť a atrofia). Nie je prekvapením, že názov dermatomyozitída pochádza zo „spojenia výrazov„ dermato “, ktoré sa vzťahuje na kožu, a„ myozitída “, ktoré označuje„ zápal svalov “.
Ak okrem dobrovoľných kostrových svalov postihne dermatomyozitída aj priečne pruhované svaly srdca a hladké svaly tráviaceho, obehového a dýchacieho systému, môže vážne ohroziť život postihnutých ľudí.
ČO JE MYOSIT?
Myozitída je lekársky termín používaný na označenie konkrétneho patologického stavu, charakterizovaného „zápalom svalov tela“.
Keď človek trpí myozitídou, svalové vlákna, ktoré tvoria jeho svaly, sa zhoršujú.
V závislosti od vyvolávajúcich príčin možno myozitídu rozdeliť na:
- Idiopatická zápalová myozitída (Poznámka: v medicíne výraz idiopatický znamená „bez identifikovateľných príčin“)
- Infekčná myozitída
- Myozitída spojená s inými patológiami
- Myozitída osifikujúca
- Myozitída vyvolaná liekmi
EPIDEMIOLÓGIA
Podľa amerického štatistického výskumu má dermatomyozitída frekvenciu 5-6 prípadov na milión ľudí. Preto je to neobvyklé ochorenie.
Môže postihnúť dospelých aj deti: v dospelosti sa zvyčajne objavuje vo veku 40-50 rokov, zatiaľ čo v detstve / dospievaní sa zvyčajne vyskytuje medzi 5 a 15 rokmi.
Z dôvodu, ktorý je stále nejasný, dostávajú ženy dermatomyozitídu výrazne viac ako muži.
Príčiny
Presné príčiny vzniku dermatomyozitídy nie sú v súčasnosti známe.
Niektorí vedci sa pokúsili vysvetliť túto chorobu ako dôsledok „vírusového (vírus Epstein-Barr) alebo bakteriálneho (Chlamydia pneumoniae A Chlamydia psittaci). Iní učenci predpokladajú, že dermatomyozitída je patologický prejav (teda symptóm) niektorých autoimunitných chorôb, ako je Sjögrenov syndróm, systémový lupus erythematosus, reumatoidná artritída alebo autoimunitná vaskulitída (Poznámka: autoimunitné ochorenia sú konkrétne stavy, pri ktorých je imunitný systém človeka , namiesto toho, aby sa posledne menovaný bránil hrozbám prichádzajúcim zvonku, obracia sa proti nemu útokom na jeho orgány).
Práve preto, že príčiny sú neznáme, dermatomyozitídu lekári považujú za idiopatickú zápalovú myozitídu.
Príznaky a komplikácie
Progresívne zhoršovanie svalových vlákien, ku ktorému dochádza v dôsledku dermatomyozitídy, je príčinou:
- Myalgia. Je to bolesť svalov v momente ich stiahnutia.
- Svalová asténia Synonymum svalovej slabosti, vyskytuje sa hlavne v proximálnom dobrovoľnom svalstve (postihuje svaly, ktoré sa vetvia priamo z trupu). Najviac postihnutými oblasťami sú preto krk, ramená, boky a stehná.
-
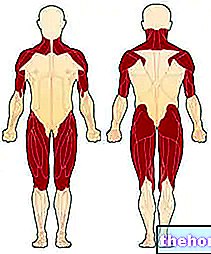
Obrázok: prvé svaly postihnuté dermatomyozitídou. Zo stránok: http://mda.org
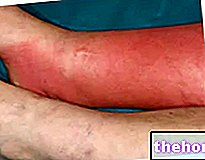
Obrázok: začervenanie, ktoré sprevádza dermatomyozitídu, je charakterizované rovnomernými červenofialovými plakmi. Nával má tendenciu začínať na očných viečkach a potom sa symetricky rozširovať na tvár, paže, predlaktia a dolné končatiny. Z webu: huidarts.com Svalová atrofia. Je to zníženie svalovej hmoty (alebo tonusu). Atrofické svalstvo je menej schopné a silné. Na začiatku svalová atrofia postihuje svaly najbližšie k trupu (tie isté, ktoré postihne asténia); až neskôr zahŕňa distálne svalstvo a svalstvo vnútorných orgánov.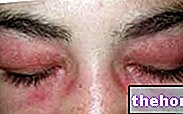
- Svalovica
Pokiaľ ide o kožné prejavy, typická vyrážka po dermatomyozitíde zahŕňa nástup červenofialových škvŕn na viečkach, hrudníku, tvári, chrbte, rukách a / alebo kĺboch (najmä kolená a ramená).
Ďalší charakteristický znak dermatomyozitídy, konkrétne sklerodermia, spravidla postihuje ruky a nohy, ale môže postihnúť aj vnútorné orgány, ako sú obličky, srdce, pažerák, črevá a pľúca. Sklerodermia doslova znamená „tvrdá koža“; v skutočnosti je táto choroba charakterizovaná abnormálnym zhrubnutím pokožky, výsledkom „nadmernej syntézy a ukladania kolagénu.
Kedy vidieť lekára?
Nástup bolesti svalov bez dôvodu a súčasný výskyt červenofialových škvŕn na koži by mali viesť dotknutú osobu k okamžitému kontaktovaniu lekára za účelom objasnenia situácie.
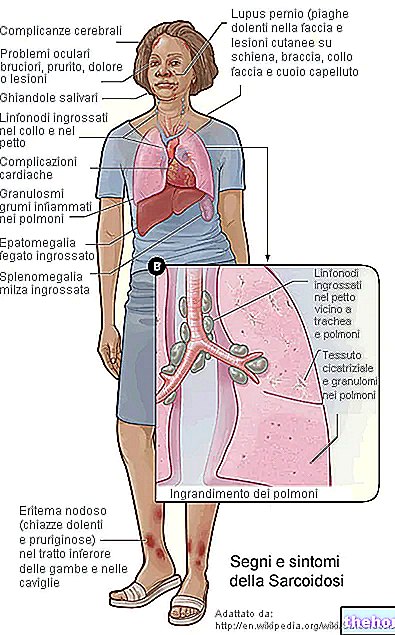
KOMPLIKÁCIE
Keď zhoršenie svalov a sklerodermia postihnú vnútorné orgány (pažerák, pľúca, srdce atď.), Pacient s dermatomyozitídou je život ohrozujúci, pretože podlieha:
- Obtiažne prehĺtanie (dysfágia), po ktorom nasledujú problémy s výživou a takzvaná pneumónia ab ingestis. Všetky tieto ťažkosti vyplývajú zo „zmeny hladkých svalov tráviaceho systému (najmä prvých častí). Výsledné problémy s výživou vedú k náhlemu poklesu telesnej hmotnosti a nástupu vážneho stavu podvýživy.
Poznámka: zápal pľúc ab ingestis je to zápal pľúc spôsobený vstupom potravy, slín alebo nosových sekrétov do bronchiálneho stromu.Jeho typickými príznakmi sú: kašeľ, horúčka, bolesť hlavy, dyspnoe a celková nevoľnosť. - Dýchacie problémy. Keď sú zapojené medzirebrové svaly, ktoré umožňujú dýchanie, a keď sklerodermia postihuje dýchacie cesty, ľudia s dermatomyozitídou dýchajú s obrovskými ťažkosťami.
- Problémy so srdcom. V dôsledku „zápalu srdcového svalu (tj. Myokardu) môžu pozostávať z rôznych druhov arytmií a srdcového zlyhania.
Navyše, najmä u mladých pacientov, môže dôjsť k neobvyklému hromadeniu vápnika v koži a svaloch (kalcinóza).
SÚVISIACE CHOROBY
Dermatomyozitída môže byť spojená s inými chorobnými stavmi. Okrem vyššie uvedených autoimunitných chorôb možno túto patológiu kombinovať s:
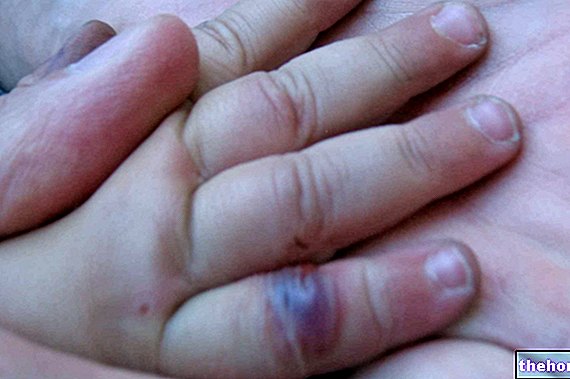
- Raynaudov fenomén. Ide o nadmerný kŕč periférnych ciev, ktorý spôsobuje zníženie prietoku krvi do postihnutých oblastí.
Reakciu môže vyvolať chlad a / alebo veľmi intenzívny emočný stres. Najviac postihnutými oblasťami tela sú prsty na rukách a nohách, špička nosa, ušné lalôčiky, jazyk a vo všeobecnosti všetky tie časti tela, ktoré prechádzajú malými cievami a sú veľmi citlivé na zmeny teploty.
Typickými príznakmi Raynaudovho javu sú: bolesť, pálenie, znecitlivenie a mravčenie. - Pľúcna intersticiálna choroba. Je to zmena tkaniva výstelky pľúcnych alveol alebo dutín, v ktorých dochádza k výmene plynov. V najpokročilejších štádiách intersticiálna choroba spôsobuje pľúcnu fibrózu.
- Nádory v rôznych orgánoch tela. U dospelých (obzvlášť v pokročilom veku) dermatomyozitída zrejme podporuje vznik nádorov v krčku maternice, pľúcach, pankrease, prsníku, vaječníkoch a gastrointestinálnom trakte.
Diagnóza
Lekári pomocou fyzického vyšetrenia a niektorých laboratórnych a inštrumentálnych testov určia, či sú určité príznaky a symptómy pripísateľné dermatomyozitíde.
Medzi rôznymi druhmi myozitídy je dermatomyozitída pravdepodobne najjednoduchšou formou diagnostiky, pretože kombinuje bolesť svalov (ktorá je spoločná pre mnoho ďalších chorôb) s veľmi podrobnými znakmi na koži.
CIEĽOVÉ SKÚŠANIE
Počas fyzického vyšetrenia lekár požiada pacienta, aby popísal pociťované symptómy a presnú lokalizáciu bolesti. Potom sa venuje pozorovaniu kožných prejavov (vyrážka) a palpácii bolestivých svalov (Poznámka: v prípade dermatomyozitídy a myozitídy všeobecne sú svaly často mäkké a akoby v nich boli granule). klinická anamnéza pacienta, skúmajúca možnú prítomnosť súčasných a predchádzajúcich chorôb.
LABORATÓRNE SKÚŠKY
Laboratórne testy pozostávajú z:
- Kvantifikácia hladín kreatínkinázy, aldolázy, autoprotilátok a nádorových antigénov v krvi. Ich dávkovanie v malej vzorke krvi je veľmi užitočné na diagnostické účely, pretože u jedinca s dermatomyozitídou je nad normál. Kreatínkináza je napríklad veľmi vysoká, dokonca 50 -krát vyššia ako normálne (Poznámka: zvýšená kreatínkináza naznačuje poškodenie svalov).
- Kožná biopsia.Spočíva v odbere a následnej laboratórnej analýze malej vzorky kožných buniek z oblasti postihnutej erupciou.
Tento test je jednou z najspoľahlivejších metód na diagnostiku dermatomyozitídy a na vylúčenie patológií s podobnými príznakmi. - Biopsia svalov. Spočíva v odbere a následnej laboratórnej analýze malej vzorky svalových buniek z bolestivých oblastí.
Aj keď je užitočný na detekciu poškodenia svalov alebo infekcií, je menej spoľahlivý ako kožná biopsia.
NÁSTROJOVÉ SKÚŠKY
Možné inštrumentálne testy sú:
- Elektromyografia. Slúži na meranie elektrickej aktivity svalov. Nie je vôbec invazívny.
- Nukleárna magnetická rezonancia (NMR). Vytvorením magnetických polí poskytuje MRI „podrobný obraz svalov. Nie je to invazívne vyšetrenie“.
- Rentgén hrude. Používa sa na hodnotenie zdravotného stavu pľúc. Je to dôležité, keď existuje podozrenie na postihnutie pľúc.Považuje sa to za invazívny test, pretože vystavuje pacienta minimálnej dávke ionizujúceho žiarenia.
Liečba
V súčasnosti neexistuje žiadny špecifický liek na dermatomyozitídu.
Súčasné liečebné postupy, ktoré sú pacientom k dispozícii, môžu len zlepšiť symptomatologický obraz (vrátane komplikácií) a spomaliť progresiu ochorenia.
Spomedzi rôznych liečebných postupov zohrávajú primárnu úlohu kortikosteroidy a imunosupresíva, ako aj rehabilitačné ošetrenia a chirurgia.
Podľa niektorých vedeckých štúdií platí, že čím skôr sa symptomatická terapia začne, tým väčšie výhody pre pacienta bude mať.
FARMAKOLOGICKÁ TERAPIA
Ako sa očakávalo, najpoužívanejšími liekmi v prípade dermatomyozitídy sú kortikosteroidy a imunosupresíva.
Prvé z nich sú silnými protizápalovými liekmi, zatiaľ čo druhé sú zodpovedné za zníženie imunitnej obrany. Oba sa podávajú s konečným cieľom zníženia zápalu a autoimunitnej reakcie (Poznámka: Kortikosteroidy sú tiež užitočné pri udržiavaní svalovej sily a pri „vyhýbaní sa“) atrofia svalov podliehajúcich zhoršeniu).
Ak sa uvedené lieky ukážu ako neúčinné, lekári sa môžu uchýliť k tretej možnosti, ktorú predstavujú vnútrožilové imunoglobulíny. Tieto, podobne ako predchádzajúce lieky, pôsobia tak, že znižujú autoimunitnú odpoveď, ale sú oveľa drahšie.
Aké sú vedľajšie účinky kortikosteroidov a imunosupresív?
Ak sa kortikosteroidy užívajú dlhodobo a / alebo vo vysokých dávkach, môžu spôsobiť závažné vedľajšie účinky, ako je cukrovka, osteoporóza, hypertenzia, prírastok hmotnosti, katarakta atď.
Imunosupresíva na druhej strane spôsobujú, že subjekt, ktorý ich používa, je krehkejší a viac vystavený infekciám.
- Prednison
- Metylprednizolón
- Aktuálne
- Systematické
- Metotrexát
- Azatioprin
- Rituximab
- Cyklofosfamid
- Mykofenolátmofetil
- Cyklosporín
- Takrolimus
- Infliximab
- Systematické
- Intravenózne
REHABILITAČNÁ TERAPIA
V závislosti od závažnosti symptómov môže byť u pacientov s dermatomyozitídou potrebné absolvovať:
- Fyzioterapia. Vďaka pomoci odborného fyzioterapeuta si pacient môže udržať mierny svalový tonus, a to aj napriek postupnému zhoršovaniu, ktoré svaly podstupujú. Je nevyhnutné, aby sa pacienti naučili vykonávať motorické cvičenia v úplnej autonómii tak, aby môcť ich hrať doma, vo svojom voľnom čase.
- Logopédia. Je indikovaný pacientom s problémami s prehĺtaním, pretože pomáha znižovať jeho závažnosť.
- Adekvátna strava. Tí, ktorí majú problémy s jedlom, je dobré, aby vedeli, ktoré potraviny majú jesť, aby mali správny výživový príjem. O prípravu diéty primeranej veku a potrebám pacienta sa preto postará dietológ.
CHIRURGIA
Jediná chirurgická liečba, ktorú je možné použiť v prípade dermatomyozitídy, je odstránenie vápenatých usadenín v koži a svaloch (kalcinóza).
NIEKTORÉ RADY
Dermatomyozitída oslabuje pokožku, najmä oblasti postihnuté vyrážkou.
Lekári preto odporúčajú, aby ste sa príliš nevystavovali slnku alebo to robili až po vykonaní potrebných predbežných opatrení (opaľovací krém, vhodné oblečenie a podobne), pretože ultrafialové lúče môžu situáciu ešte zhoršiť.
Okrem toho je to dobrý nápad:
- Akékoľvek informácie týkajúce sa dermatomyozitídy a možných súvisiacich patológií získate od ošetrujúceho lekára.
- Zostaňte aktívni tak, aby ste tonizovali svaly tela.
- V prípade extrémnej únavy odpočívajte a nechajte svoje telo nabrať nové sily.
- Ak máte akékoľvek príznaky alebo príznaky, ktoré ste nikdy predtým nezažili, ihneď kontaktujte svojho lekára.
- Ak máte depresiu kvôli chorobe, zverte sa priateľom a rodine. V skutočnosti uzavretie do seba terapiám nepomáha.
Prognóza
Kedysi neexistovala súčasná liečba, prognóza bola negatívna a 5-ročná miera prežitia od nástupu symptómov bola veľmi nízka.
Dnes sa však vďaka pokroku v medicíne prognóza veľmi zlepšila a miera prežitia po 5 a 10 rokoch od nástupu dermatomyozitídy je 70% a 57%.



-cos-esami-e-terapia.jpg)